Einleitung
Was ist COPD?
Die Abkürzung COPD steht für den englischen Begriff „Chronic Obstructive Pulmonary Disease”. Auf deutsch bedeutet das „chronisch obstruktive Lungenerkrankung“. Die COPD ist weltweit eine häufig auftretende Erkrankung bei Erwachsenen mittleren Alters, trotzdem haben laut einer Forsa-Umfrage 86 Prozent der Deutschen noch nie von der COPD gehört.1,2 Dabei gibt es allein in Deutschland knapp drei Millionen Menschen über 34 Jahre mit einer COPD-Diagnose.3
Diese Seite beantwortet die wichtigsten Fragen rund um Diagnose, Symptome und Behandlung einer COPD, um Patient:innen sowohl fundiertes Wissen über ihre Erkrankung als auch Tipps zur Linderung an die Hand zu geben.
Was geschieht bei der COPD in der Lunge?
Gut zu wissen
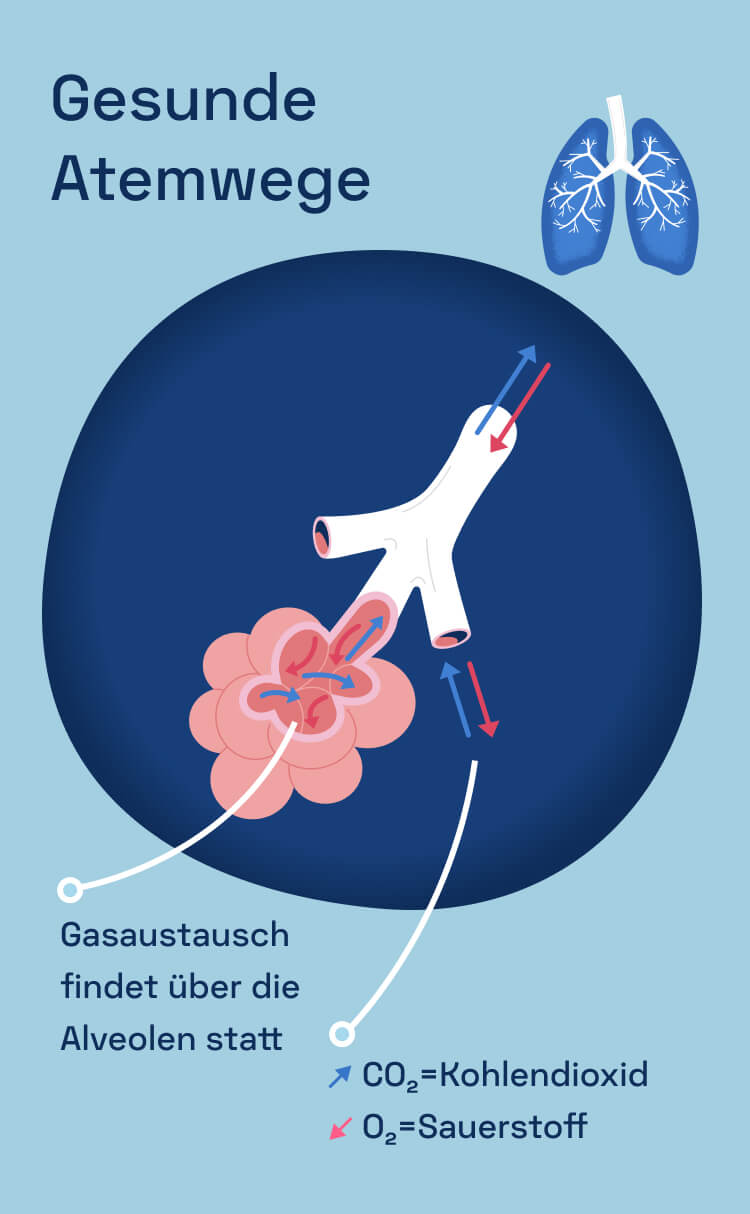
Die COPD ist der Überbegriff für eine Erkrankung der Lunge und der Atemwege, bei der die Atemwege verengt sind. Menschen mit COPD haben eine chronische Bronchitis mit oder ohne Lungenemphysem. Sowohl die Bronchitis als auch das Emphysem führen zu Luftnot, dennoch betreffen sie die Lunge auf unterschiedliche Weise.
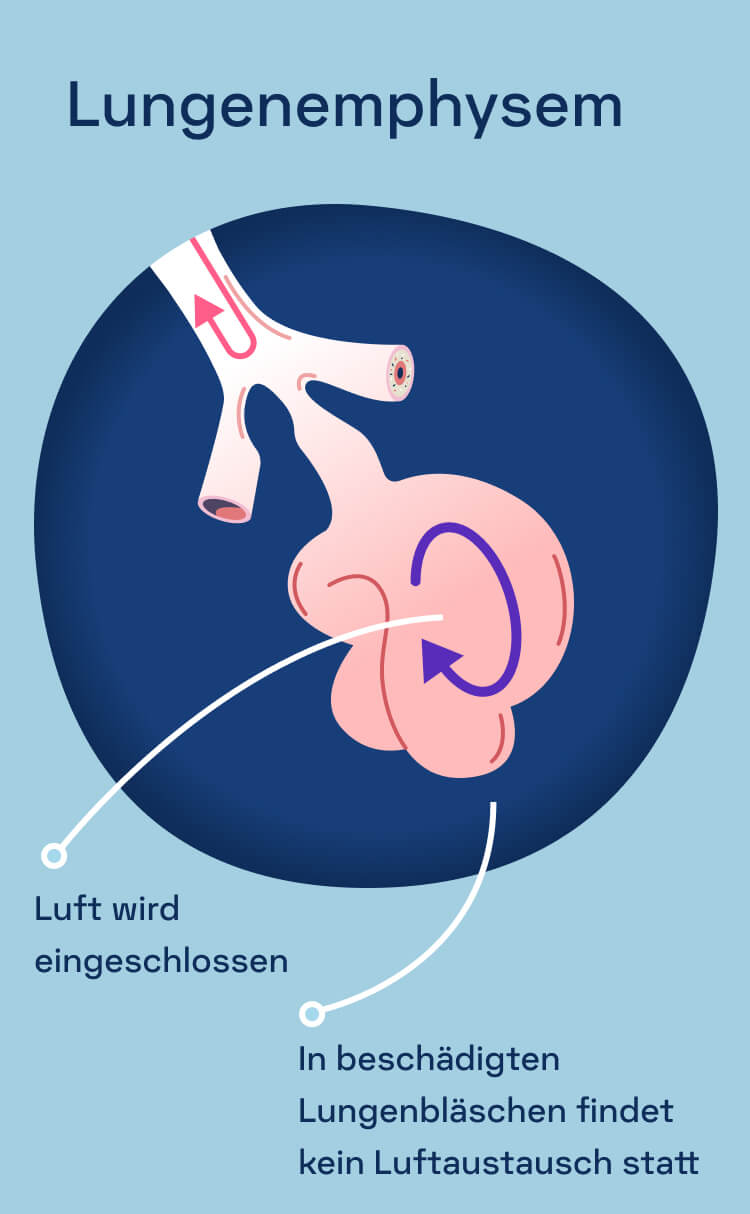
Lungenemphysem
Die Lunge eines gesunden Menschen besteht aus 400 Millionen kleinen Lungenbläschen, den Alveolen. Und die sind ziemlich beeindruckend. In der Fachsprache heißt diese Fläche „Gasaustauschfläche”, über die der eingeatmete Sauerstoff in das Blut übertragen wird.
Fakt
Würde man alle Lungenbläschen nebeneinander legen, hätten sie gemeinsam eine Oberfläche von der Größe eines Tennisplatzes!
Bei einem Lungenemphysem fallen die Lungenbläschen in sich zusammen oder werden zerstört, sodass aus mehreren kleinen Bläschen wenige große entstehen. Zusammen haben größere Bläschen weniger Oberfläche als Millionen kleine Alveolen.4 Das hat zur Folge, dass der Austausch von Sauerstoff und Kohlendioxid nicht mehr richtig funktioniert. Die Luft wird in der Lunge eingeschlossen, was bei einer COPD mit Lungenemphysem zu einer Überdehnung der Lunge führt. Menschen mit einem Lungenemphysem haben deshalb Schwierigkeiten, komplett auszuatmen.5,6
Chronisch-obstruktive Bronchitis
Die Weltgesundheitsorganisation (WHO) klassifiziert eine Bronchitis als chronisch, wenn ein Mensch zwei Jahre in Folge, an den meisten Tagen von jeweils mindestens drei Monaten, von Symptomen wie Husten und Auswurf berichtet.7
Bei der chronisch-obstruktiven Bronchitis (COB) sind die Bronchien dauerhaft entzündet und zusätzlich verengt. Die Bronchien sind die großen Atemwege innerhalb der Lunge, die sich in beide Lungenflügel verzweigen und Atemluft durch die Lunge leiten. Bei einer Bronchitis handelt es sich um eine Entzündung, wodurch sich ein dickes, zähflüssiges Sekret in den Atemwegen bildet und sie verstopft. Zusätzlich schwellen die Bronchien an, wodurch sie noch enger werden. Das Wort „obstruktiv” bezeichnet genau diese Verengung der Atemwege, die sowohl aufgrund der Entzündung als auch durch die Schleimbildung und Verkrampfung der umliegenden Muskeln entsteht.8
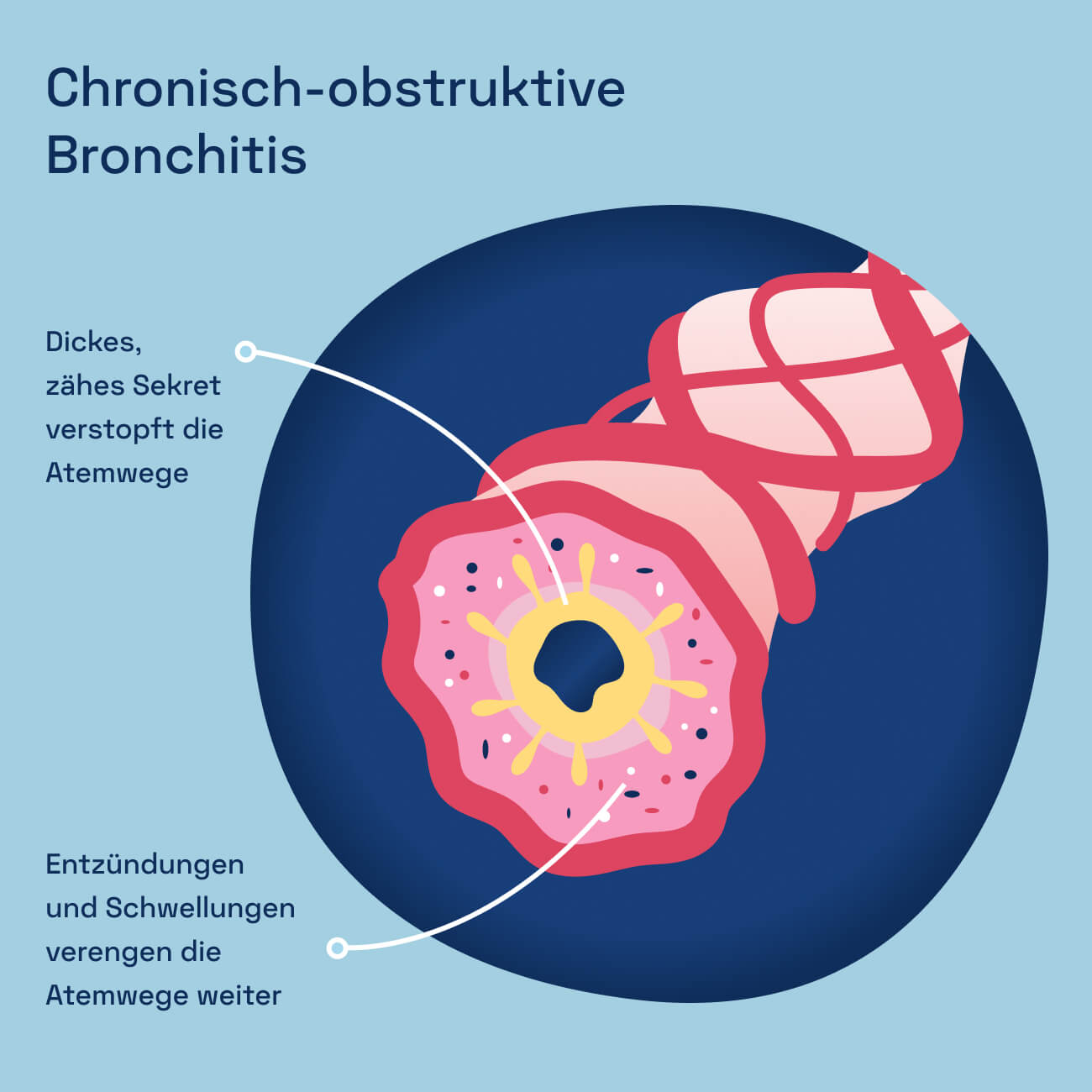
Das Problem bei einer chronisch-obstruktiven Bronchitis: Normalerweise können sich die Atemwege von selbst reinigen und sind dabei ziemlich effektiv. Sie filtern selbst kleinste Partikel aus der Luft heraus, bevor sie Schäden verursachen können.
Sind die Atemwege durch eine chronische Bronchitis mit Sekret verstopft und durch die Entzündung verengt, kann sich die Lunge nicht komplett von Fremdkörpern befreien. So kommt es, wie bei einem Lungenemphysem, zu Atemnot und weiteren Symptomen, die unten näher beschrieben werden.









